Lư Thới, Phạm Đăng Nhật, Nguyễn Văn Hỷ, Đỗ Văn Minh, Nguyễn Vũ Lâm, Huỳnh Thị Thu Thảo
Trung tâm chấn thương chỉnh hình - phẫu thuật tạo hình, Bệnh viện Trung ương Huế
Vỡ ổ cối là biểu hiện sự mất liên tục của khung chậu ở vùng khớp và liên quan đến chỏm xương đùi. Ổ cối gồm nhiều khớp hợp thành và đòi hỏi phải nắn hoàn hảo để tránh các biến chứng lâu dài nhất là thoái hóa khớp. Robert Judet và Emile Letournel đã đặt nền móng căn bản cho điều trị phẫu thuật vào những năm 60. Các tác giả đã nghiên cứu kỹ về giải phẫu và cơ chế chấn thương. Sự lựa chọn đường mổ luôn được bàn luận kỹ theo từng loại vỡ và sự di lệch. Đây là bệnh lý chấn thương thường gặp trong bệnh cảnh nặng nề. Vấn đề hồi sức bệnh nhân, chọn phương pháp điều trị, thời điểm phẫu thuật luôn là những vấn đề cần đặt ra. Tại Bệnh viện Trung ương Huế, chúng tôi đã phẫu thuật 17 trường hợp với nhiều hình thái chấn thương khác nhau. Kết quả điều trị đã có những tích cực đáng kể.
II. SỐ LIỆU VÀ PHƯƠNG PHÁP
Từ tháng 5/2010-7/2013 có 17 bệnh nhân vỡ ổ cối được phẫu thuật tại Bệnh Viện Trung Ương Huế. Trong số đó có 5/17 trường hợp vỡ mái ổ cối đơn thuần, 8/17 trường hợp vỡ cả 2 trụ, 1/17 trường hợp vỡ đơn thuần trụ sau, 2/17 trường hợp vỡ ngang qua ổ cối, 1/17 trường hợp vỡ mái kèm vỡ chỏm xương đùi. Có 7/17 trường hợp trật khớp háng kèm theo. Tuổi nhỏ nhất là 19, tuổi lớn nhất là 67, trung bình 38,07.
Các bệnh nhân phẫu thuật được giảm đau với gây mê toàn thân. Khớp háng để tư thế tự do với xoay trong, xoay ngoài, gấp, duỗi, dạng khép và bệnh nhân nằm nghiêng 45 độ.Các động tác vận động khớp háng được thực hiện đánh giá để có hướng nhận định hình thái thương tổn khi vận động. Đường mổ được sử dụng là Langenbeck ở phía sau và đường chậu bẹn ở phía trước. Có 6/17 trường hợp chỉ dùng đường mổ sau, các trường hợp còn lại dùng cả 2 đường mổ. Các bệnh nhân được dùng nẹp tạo hình hoặc nẹp lòng máng để cố định xương. Sau cố định xương, thực hiện các động tác khớp háng trong mổ để đánh giá mức độ vững chắc của khớp. Tất cả bệnh nhân đều vững chắc sau cố định, nghiệm pháp làm trật khớp không thể thực hiện được. Hầu hết các bệnh nhân được truyền máu trong và sau mổ từ 2-4 đơn vị. Sau mổ đặt dẫn lưu và theo dõi sát tình trạng chảy máu. Tư thế hậu phẫu được nằm ngữa với tư thế đùi dạng khoảng 30 độ và hơi gấp gối.
|
BỆNH NHÂN
|
TUỔI
|
GIỚI
|
DẠNG VỠ XƯƠNG
|
PHƯƠNG TIỆN DÙNG
|
ĐỘ DI LỆCH (MM)
|
KẾT QuẢ
|
|
NGUYỄN HỮU T
|
42
|
NAM
|
VỠ BỜ SAU+CHỎM
|
6 VÍT
|
0
|
TỐT
|
|
NGUYỄN THỊ T
|
23
|
NỮ
|
VỠ NGANG+TRẬT CHỎM
|
3 NẸP+ĐINH KIRSCHNER
|
2
|
TỐT
|
|
TRẦN T
|
33
|
NAM
|
VỠ MÁI+TRẬT CHỎM
|
1 NẸP+ĐINH KIRSCHNER
|
2
|
TỐT
|
|
ĐẶNG VĂN H
|
19
|
NAM
|
VỠ 2 TRỤ
|
1 NẸP+ĐINH KIRSCHNER
|
0
|
TỐT
|
|
NGUYỄN THỊ T
|
40
|
NỮ
|
VỠ 2 TRỤ
|
2 NẸP+CẮT MẤU CHUYỂN
|
2
|
TỐT
|
|
NGUYỄN X
|
23
|
NAM
|
VỠ TRỤ TRƯỚC
|
1 NẸP
|
0
|
TỐT
|
|
NGÔ VŨ BẢO N
|
22
|
NAM
|
VỠ 2 TRỤ
|
2 NẸP
|
2
|
TỐT
|
|
BÙI XUÂN L
|
45
|
NAM
|
VỠ MÁI+TRÂT CHỎM
|
1 NẸP
|
0
|
TRUNG BÌNH
|
|
NGUYỄN VĂN H
|
67
|
NAM
|
VỠ MÁI+TRẬT CHỎM
|
1 NẸP
|
0
|
TỐT
|
|
LÊ VIẾT NGỌC H
|
39
|
NAM
|
VỠ MÁI+TRẬT CHỎM
|
2 NẸP
|
0
|
TỐT
|
|
BÙI NHƯ T
|
36
|
NAM
|
VỠ 2 TRỤ
|
1 NẸP
|
2
|
TỐT
|
|
LÊ THỊ H
|
31
|
NỮ
|
VỠ 2 TRỤ
|
4 NẸP
|
3
|
TỐT
|
|
LÊ QUYẾT T
|
30
|
NAM
|
VỠ 2 TRỤ
|
2 NẸP
|
0
|
TỐT
|
|
THÁI THỊ H
|
56
|
NỮ
|
VỠ 2 TRỤ
|
5 NẸP
|
2
|
TỐT
|
|
ĐOÀN THANH V
|
58
|
NAM
|
VỠ MÁI+TRẬT CHỎM
|
BẮT VÍT
|
0
|
TỐT
|
|
ĐINH MINH N
|
25
|
NAM
|
VỠ MÁI+TRẬT CHỎM
|
1 NẸP
|
0
|
TỐT
|
|
PHAN THANH T
|
59
|
NAM
|
VỠ 2 TRỤ
|
5 NẸP
|
2
|
TỐT
|
Có 5 trường hợp được kéo liên tục trước mổ. Các bệnh nhân được mổ trong 1-2 tuần là 16 trường hợp, có 1 trường mổ sau 3 tháng do có thương tổn phối hợp kèm theo.
III. KẾT QUẢ
Sau phẫu thuật, các bệnh nhân được chụp X-quang đánh giá mức độ di lệch của xương cũng như sự tương quan giữa chỏm và ổ cối. Trong số đó có 9 trường hợp được nắn chỉnh hoàn toàn, 8 trường hợp còn lại chỉ di lệch từ 2-3mm. Có đến 7/17 trường hợp có trật khớp háng kèm theo đặc biệt là những trường hợp vỡ nặng ổ cối (3/17) và các trường hợp vỡ mái ổ cối làm mất vững thành sau (4/17). Số liệu có 4/17 trường hợp vỡ mái ổ cối đơn thuần và có mảnh vở kẹt khớp. Đây là những trường hợp phẫu thuật đơn giản với tái tạo mái ổ khớp và lấy mảnh vỡ, giải phóng khớp. Có 3 trường hợp phải cắt xương vùng mấu chuyển kèm theo để bộc lộ rộng diện mổ, đây là những trường hợp vỡ phức tạp 2 trụ và có vụn nhiều mảnh, phẫu thuật cắt xương chủ động sẽ ít làm thương tổn phần mềm trong mổ. Kết quả nắn hoàn hảo sau những trường hợp cắt xương vùng mấu chuyển. Có 1 trường hợp vỡ phức tạp cả 2 trụ và gãy ngành nhồi mu di lệch nhiều, chúng tôi chỉ tái tạo ổ cối và không phải cố định lại xương ngồi, kết quả cơ năng tốt.
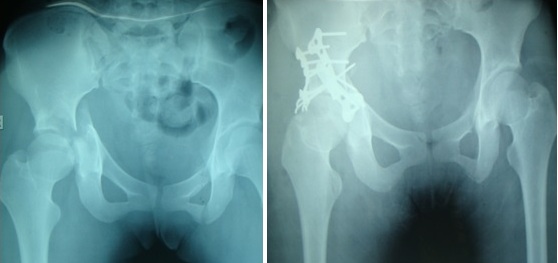
Hình 1: Bệnh nhân Nguyễn Thị T.: kết quả điều trị
Số lượng nẹp cố định xương tùy theo mức độ vững chắc sau khi nắn, không nhất thiết phải dùng nhiều nẹp trong các trường hợp vỡ phức tạp. X-quang sau mổ cho thấy có 9/17 trường hợp được nắn hoàn hảo không còn di lệch sau mổ, 8 trường hợp còn lại chỉ còn di lệch từ 2-3mm, nhưng mặt khớp vẫn được nắn chỉnh tốt.
Hình 2: Bệnh nhân Nguyễn Thị T.: kết quả điều trị
Các bệnh nhân sau mổ 2 tháng bắt đầu đi lại dần có nạng và sau 3-4 tháng hầu hết đều đi lại tốt. Có trường hợp sau 1 tháng đã đi lại như bình thường và không đau. Có 1 trường hợp đáng chú ý là bệnh nhân bị vỡ bờ sau ổ cối và có mảnh vỡ kẹt khớp. Bệnh nhân được lấy mảnh vỡ và taí tạo mái ổ cối, sau mổ có triệu chứng đau dọc thần kinh ngồi, đặc biệt là khi vận động thay đổi tư thế. Chúng tôi nghĩ là do trượt thần kinh trên nẹp khi thay đổi tư thế, triệu chứng biến mất sau khi tháo nẹp.
Hình 3: Bệnh nhân Lê Quyết T.: kết quả điều trị
Trong số liệu chúng tôi không gặp các biến chứng như nhiếm trùng, huyết khối tĩnh mạch, các bệnh nhân chỉ có phù nề với mức độ vừa và triệu chứng biến mất dần sau khi vận động trị liệu. Theo dõi các biến chứng muộn, không có khớp giả, đau vùng cùng chậu thắt lưng, chi không ngắn, không có hoại tử chỏm xương đùi cũng như thoái hóa khớp. Trên thế giới số liệu nghiên cứu về vỡ ổ cối đã tăng vọt kể từ 1977, trước năm 1966 có rất ít tài liệu công bố. Các tác giả cho rằng phải theo dõi tối thiểu 1 năm, thời gian trung bình là 5 năm.
Từ những năm 70 các triệu chứng về X-quang sau mổ được đánh giá cao. Tác giả Muller Farber đánh giá kết quả dựa 3 tiêu chuẩn:
- Kết quả lâm sàng liên quan đến mức độ đau.
- Kết quả chức năng liên quan đến vận động và sự bất tương xứng chiều dài chi.
- Kết quả X quang.
Từ những năm cuối 1980, có nhiều chỉ số đánh giá hướng đến theo dõi lâu dài. Từ giữa những năm 90 có nhiều chỉ số đánh giá thêm như tình trạng chung của sức khỏe, chất lượng cuộc sống.
IV. BÀN LUẬN
Với 17 trường hợp vỡ ổ cối được phẫu thuật, chúng tôi nhận thấy cần thảo luận một số vấn đề sau: Nên có chỉ định phẫu thuật đối với các trường hợp có di lệch ổ cối và ảnh hưởng với lực tỳ của khớp khi vận động chịu lực. Vỡ xương vùng không chịu lực có thể điều trị bảo tồn. Tác giả Tametta (USA) 1999 đã có 41 trường hợp điều trị bảo tồn thành công, cũng theo tác giả ngay cả trong vỡ bờ ổ cối cũng có đến 20% trường hợp là vững chắc và không cần phẫu thuật.
Các trường hợp vỡ 2 trụ di lệch, vỡ phức tạp ổ cối nên có chỉ định phẫu thuật tái tạo lại ổ cối. Phẫu thuật nên thực hiện 1-2 tuần đầu sau chấn thương. Các trường hợp vỡ phức tạp 2 trụ và cánh chậu, có thể cắt xương vùng mấu chuyển để thao tác chính xác và ít làm thương tổn phần mềm. Các bệnh nhân nên có hướng tập luyện vận động trị liệu sau mổ để khớp háng vận động được tốt hơn. Để dễ dàng nắn chỉnh, trong lúc chờ phẫu thuật nên xuyên đinh Steimann qua lồi cầu đùi kéo liên tục.
Tùy theo mức độ thương tổn để chọn đường mổ. Nếu chỉ vỡ xương đơn thuần 1 trụ thì có thể dùng đường mổ trước hoặc sau. Khi vỡ cả 2 trụ nên phối hợp chọn cả 2 đường mổ để nắn chỉnh được thuận lợi hơn. Theo T. Judet (1998) đường mổ Kocher Langenbeck là hiển nhiên sử dụng trong các trường hợp cần thiết, đường mổ chậu bẹn chỉ áp dụng phối hợp khi cần thiết, đặc biệt không dùng đường mổ này trong các trường hợp vỡ xương cũ.
V. KẾT LUẬN
Qua 17 trường hợp vỡ ổ cối được phẫu thuật, một số vấn đề cần đặt ra: Nên có chỉ định điều trị đúng tùy theo hình thái thương tổn; phải chuẩn bị tốt bệnh nhân trước phẫu thuật (hồi sức, máu chuyền…). Cần phải nắn tốt ổ cối và bất động vững chắc để tập vận đông sớm khớp háng.
TÀI LIỆU THAM KHẢO
1. Deruaz Alain (2001), “ Fractures du basin et du cotyl. Resultats a long term”.
2. Judet R, J Judet (1964), “ Fracture of the acetabulum. Classification and surgical approaches for open reduction: Preliminary Report”. J. B. J. S, 1615-1675.
3.Judet T, Piriou, W Graff (1998), “Fractures du cotyl et voie d’abord ilio inguinal’’.Maitrise Orthopedique N 74 ,5/1998.
4.Laude Frederic, ‘’Reduction et osteosynthese des fractures du cotyle par voie de Kocher Langenbeck.
5.Matta J(1998), ‘’Les voie d’abord chirurgical des fractures du cotyle et du bassin’’. Maitrise Orthopedique, 5/1998.
6. Matthew Jimenez (2005), ‘’Classification of acatabulum fractures’’. Medscape Portal.
7. Matta J (2009), ‘’Les voie d’abord chirurgicales des fractures du cotyle’’. California.
8. Tornetta P (1999), ‘’Non operative management of acetabular fractures’’. Boston Medical Centre, USA.